ПЭТ КТ (PET CT) - позитронно-эмиссионная томография (ПЭТ) и компьютерная томография (КТ) // Проведение наружной лучевой терапии
ПРОВЕДЕНИЕ НАРУЖНОЙ ЛУЧЕВОЙ ТЕРАПИИ
Наружная (внешняя) лучевая терапия (НЛТ) – это терапия, которая также носит название наружная радиотерапия, представляет собой метод облучения злокачественный опухолей высокоэнергетическими рентгеновскими лучами. Излучения образуется с помощью специальных приборов (обычно медицинского линейного ускорителя), расположенных снаружи тела пациента, и нацеливается на опухоль.

Проведение наружной лучевой терапии (НЛТ) требует командного подхода.
В группу лечащих врачей входит онколог-радиолог, медицинский физик, дозиметрист и радиолог/техник-радиолог.
Онколог-радиолог - это врач, который специализируется на лечении злокачественных опухолей с помощью радиотерапии или комбинированных методов. Данный специалист ставит диагноз заболевания и подбирает необходимую для его лечения дозу излучения.
Вместе с медицинским физиком и дозиметристом онколог-радиолог определяет наиболее подходящий способ доставки выбранной дозы к опухоли.
После этого медицинский физик совместно с дозиметристом тщательно рассчитывает все необходимые параметры излучения для обеспечения безопасности пациента и эффективности лечения.
Непосредственным лечением пациента с помощью НЛТ занимается радиолог совместно с техником.
ПРОВЕДЕНИЕ НАРУЖНОЙ ЛУЧЕВОЙ ТЕРАПИИ (НЛТ) ВКЛЮЧАЕТ ТРИ ЭТАПА:
Моделирование
Планирование лечения
Непосредственно облучение
ЭТАП МОДЕЛИРОВАНИЯ
На этапе моделирования врачи определяют положение тела пациента для ежедневных сеансов; проводится изготовление необходимых приспособлений для поддержания положения тела пациента и обследование с помощью методик визуализации.
Техник-радиолог размещает пациента на процедурном столе компьютерного томографа или рентгеновского аппарата в том положении, которое будет использоваться во время каждого сеанса облучения.
Сохранять данное положение на этапе моделирования и во время процедур пациенту помогает маска, матрас или другие приспособления. Очень важно, чтобы выбранное положение было максимально удобно для пациента, поскольку его необходимо поддерживать во время всех сеансов.
После этого проводится съемка изображений, что позволяет определить точное положение опухоли. Для облегчения ежедневных сеансов врач отмечает данное положение на коже пациента чернилами с помощью маркера или татуировки. Татуировка держится довольно долго, однако, в конце концов, чернила полностью выводятся из кожи. В ходе моделирования крошечные ориентационные метки могут помещаться в саму опухоль или орган-мишень. Иногда данная процедура проводится хирургически.
Метки помогают технику-радиологу правильно размещать пациента на процедурном столе во время каждого сеанса облучения.
ЭТАП ПЛАНИРОВАНИЯ
На этапе планирования используется специальная компьютерная программа, с помощью которой дозиметрист, медицинский физик и онколог-радиолог совместно рассчитывают дозу излучения, которая должна попасть на опухоль.
Онколог-радиолог вычисляет объем новообразования и других участков, подлежащих облучению, и отмечает их границы на полученных в ходе моделирования снимках. Кроме этого, онколог выделяет границы здоровых анатомических образований, которые следует оберегать во время процедуры.
Онколог-радиолог, дозиметрист и физик совместно разрабатывают план лечения, который подразумевает адекватное облучение опухоли с минимальным воздействием на окружающие здоровые ткани и органы. В некоторых случаях это требует применения особых методик лучевой терапии, например, трехмерной конформной радиотерапии или радиотерапии с модулированной интенсивностью.
Планирование лечения основывается на изображениях, полученных в ходе КТ, МРТ или ПЭТ/КТ. Обследование проводится непосредственно в отделении радиологии или в онкологическом отделении.
После завершения моделирования и планирования начинается собственно лечение.
НЕПОСРЕДСТВЕННО ОБЛУЧЕНИЕ
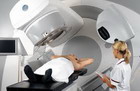
Перед началом каждого терапевтического сеанса следует переодеться в больничную рубашку, после чего техник приглашает пациента в процедурный кабинет.

С помощью иммобилизационных приспособлений радиолог размещает пациента на кушетке медицинского линейного ускорителя заряженных частиц в том же самом положении, которое использовалось на этапе моделирования. При этом врач пользуется ориентационными метками, нанесенными на кожу пациента или введенными в опухоль или орган-мишень.
Точность укладки пациента на процедурном столе иногда проверяется с помощью методик визуализации, таких как рентгенография, УЗИ или КТ с коническим пучком.
После этого техник-радиолог выходит из кабинета и дистанционно включает линейный ускоритель.
Пучки лучей попадают к опухоли под одним или несколькими углами.
Для пациента сеанс наружной лучевой терапии проходит безболезненно.
Работа аппаратуры сопровождается постукиванием или жужжанием, кроме этого во время облучения линейный ускоритель может перемещаться или вращаться вокруг кушетки.
Процедура не сопровождается никакими необычными ощущениями, однако возможно появлением необычного запаха в воздухе, что связано с образованием озона во время работы ускорителя заряженных частиц.
Для некоторых пациентов, особенно при наличии опухолей головного мозга или глаза, сеанс радиотерапии сопровождается появлением перед глазами цветных пятен или полос.
Время облучения одного поля может составлять до нескольких минут.
Сеанс наружной радиотерапии в целом занимает один час или менее, причем основное время уходит на укладку пациента и определение точности его положения на кушетке. Само же облучение длится всего несколько минут.
Продолжительность курса лучевой терапии определяется выбранным методом лечения и назначенной дозой облучения. При этом длительность каждого сеанса изо дня в день, как правило, не меняется.
Обычно сеансы проводятся ежедневно, пять дней в неделю в течение 2-9 недель.
В редких случаях облучение проводится дважды в день.
Продолжительность курса зависит также от диагноза заболевания.
После завершения наружной лучевой терапии врач составляет для пациента график динамического наблюдения.
Во время назначенных встреч проводится обследование, в том числе инструментальное и лабораторное (анализы крови), что позволяет оценить ответ опухоли на лечение.
В некоторых ситуациях после лучевой терапии требуется дополнительное лечение.
Регулярное динамическое наблюдение у онколога требуется даже в тех случаях, когда опухоль успешно и полностью устранена.
Важно соблюдать назначенный режим обследований, что позволяет врачу оценить стабильность состояния пациента или его изменение. Кроме этого, во время регулярных встреч пациент может обсудить с врачом любые волнующие вопросы, в том числе поговорить о побочных эффектах, которые появляются на фоне радиотерапии.
+7(495) 545 17 30 - срочное радиологическое обследование и лечение